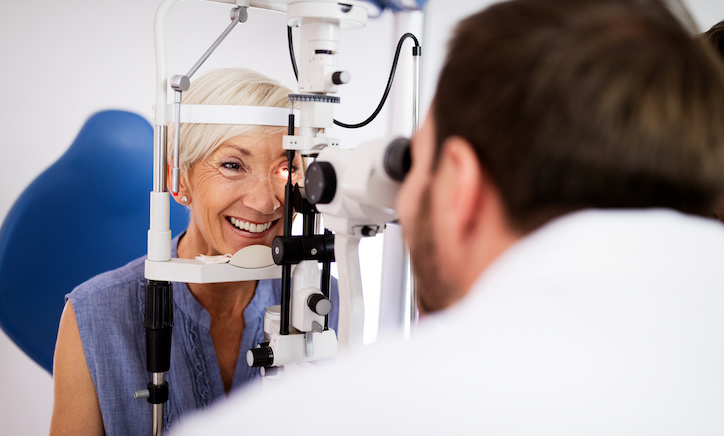
Las revisiones oftalmológicas periódicas son parte fundamental en la prevención de enfermedades oculares. En una reciente publicación en Linkedin realizada por José Antonio Gegúndez Fernández, vicesecretario tesorero de la Sociedad Española de Oftalmología (SEO), este destacaba que en unas jornadas de exploraciones oftalmológicas realizadas en el Congreso de los Diputados en Madrid entre los días […]
Las revisiones oftalmológicas periódicas y la prevención de enfermedades ocularesLeer más