El glaucoma es un grupo de enfermedades oculares que, aún hoy en día, son causantes de ceguera o pérdida visual importante en un gran número de personas, incluso en los países más desarrollados, debido fundamentalmente a su diagnóstico tardío.
Según la O.M.S. el glaucoma es la segunda causa de ceguera en el mundo.
Su denominador común es la afectación del nervio óptico de forma progresiva, casi siempre bilateral, produciéndose una pérdida acelerada de las fibras nerviosas, lo que se traduce en defectos progresivos del campo visual que pueden llevar a la ceguera.
El nervio óptico es el que conduce la información visual desde el ojo hasta el cerebro a través de sus fibras. En España se calcula que hay cerca de un millón de personas con glaucoma y la mitad lo desconocen, debido a que en sus fases iniciales no da síntomas de ningún tipo. O sea que lo padece aproximadamente un 2% de la población.
Si se diagnostica y se trata a tiempo, el glaucoma puede ser casi siempre controlado y evitadas sus graves complicaciones. El daño glaucomatoso es casi siempre de progresión muy lenta, lo que hace que el paciente no lo perciba hasta fases avanzadas. Y dicho daño es irreversible, o sea que en el momento del diagnóstico sólo podemos intentar conservar la función visual que queda o enlentecer su pérdida, y no recuperar lo perdido.
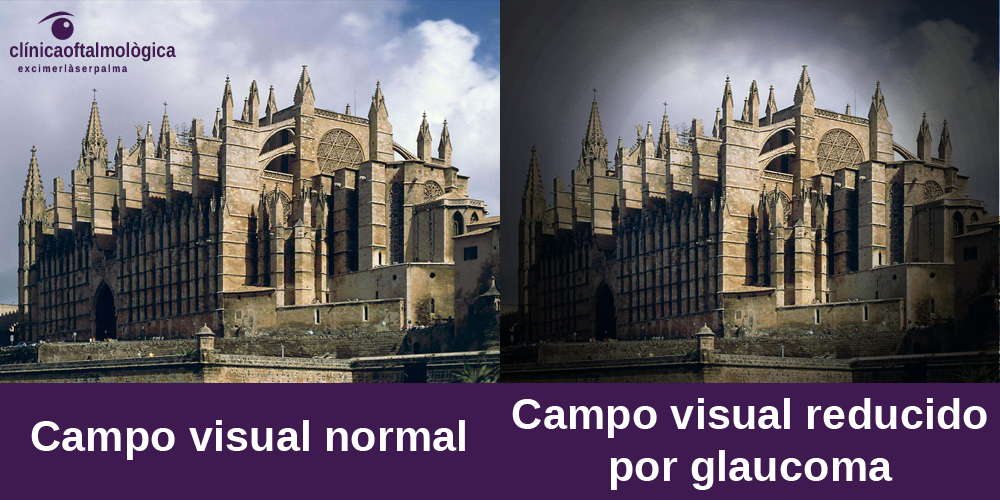
Lo típico en el glaucoma es empezar perdiendo el campo visual periférico, y posteriormente el central en fases avanzadas. Las personas afectadas de glaucoma no suelen ser conscientes de tener un problema en su visión hasta que han perdido una gran parte de su campo visual.
En la gran mayoría de los glaucomas la presión del líquido intraocular está elevada, por lo que revisando periódicamente dicha presión intraocular podemos detectar y poner en tratamiento a las personas con glaucoma o con alto riesgo de padecerlo.
También puede estar asociado a otros factores, como una presión arterial baja y otros problemas vasculares. Y también hay diferencias raciales, pues es mucho más frecuente en la raza negra y en los asiáticos.
El riesgo de padecer glaucoma aumenta con la edad, por lo que se recomienda revisar la presión intraocular a partir de los 40 años (normalmente cada 2 años si no se detecta hipertensión), y más a menudo a partir de los 60 años (anualmente).
Si en la familia ha habido algún caso, hay que extremar las precauciones ya que el riesgo de padecer glaucoma aumenta significativamente. También es muy importante descartar el glaucoma en las personas con miopía alta, pues presenta características algo diferentes que hacen más difícil su diagnóstico y seguimiento.
La campimetría computarizada, la HRT, y la OCT-HD (tomografía de coherencia óptica de alta resolución) de nervio óptico nos sirven para detectar el daño glaucomatoso y su progresión.
Existen diferentes tipos de glaucoma. El más frecuente es el glaucoma primario de ángulo abierto, del que se desconocen sus causas exactas aún hoy en día, pero del que se sabe que reduciendo la presión intraocular podemos frenarlo y controlarlo casi siempre.
Para tratarlo suelen emplearse uno o varios medicamentos en forma de colirios. Algunos de estos medicamentos hacen que el ojo produzca menos líquido, y otros ayudan a drenar el líquido intraocular bajando así su presión interna del ojo.
Una alternativa a los colirios es la Trabeculoplastia Selectiva con Láser (SLT). Este tratamiento mediante láser (SLT) es muy inocuo y puede conseguir suprimir o reducir la medicación antiglaucomatosa durante largo tiempo, evitando los efectos secundarios de los colirios (ojos rojos, picores, escozor, hiperpigmentación de los párpados, etc.). Se practica en la consulta, de forma ambulatoria, en pocos minutos y es prácticamente indoloro. Es efectivo en un 70-75% de los casos.
La cirugía se indica si no conseguimos controlarlo con los medios antes citados. Existen diferentes técnicas quirúrgicas con o sin prótesis que faciliten el drenaje del líquido intraocular y así bajar la presión intraocular. Aunque todos estos tratamientos pueden ser beneficiosos para frenar el deterioro visual producido por el glaucoma, no recuperan la vista que ya se ha perdido.
Hoy por hoy no se conoce ningún tratamiento para recuperar lo perdido.
Por desgracia, aproximadamente un 5-10% de las personas con glaucoma que reciben tratamiento adecuado siguen experimentando una pérdida progresiva de su agudeza visual. Los glaucomas también pueden ser congénitos, necesitando en estos casos la cirugía con cierta urgencia.
Otros glaucomas aparecen asociados a otras enfermedades oculares (inflamatorias, vasculares, traumáticas, diabéticos, etc.) y pueden tener tratamientos específicos. Y algunos glaucomas son secundarios a medicamentos (por lo que es importante que cuando se va al oftalmólogo se le informe de cualquier medicación que se esté tomando, sea para lo que sea).
De los menos frecuentes pero muy grave si no se trata a tiempo, es el glaucoma agudo por cierre angular, que causa dolor y pérdida de visión de instauración muy rápida (horas), y que requiere un tratamiento muy urgente para evitar la pérdida de visión irreversible.
Suele suceder en personas hipermétropes, con ojos pequeños, y es más frecuente en mujeres. En los esquimales y chinos es mucho más frecuente por causas anatómicas asociadas a su raza (causas genéticas).
El factor desencadenante de un glaucoma agudo por cierre angular suele ser la dilatación pupilar producida por un ambiente oscuro o por medicamentos (por ejemplo, muchos preparados antigripales que contienen vasoconstrictores pueden dilatar la pupila). Pero para que se produzca el glaucoma agudo por cierre angular, el ojo tiene que estar “predispuesto”.
Desde hace tiempo se sabe que los ojos que tienen estrecho el ángulo que forman el iris y la córnea son los que presentan más riesgo de tener un glaucoma agudo por cierre angular. Esto es muy frecuente en las personas con alta hipermetropía. También los ojos que tiene un iris “en meseta” (forma anatómica especial).
Por lo tanto, estos glaucomas agudos por cierre angular podrían prevenirse en la mayor parte de los casos si los factores de riesgo son detectados en una exploración oftalmológica rutinaria, y el oftalmólogo aplica el tratamiento preventivo adecuado.
La gonioscopia (exploración con una lente con espejos que se apoya en la superficie ocular tras aplicar unas gotas de anestesia) y la OCT (tomografía de coherencia óptica de alta resolución, sin contacto con el ojo y por lo tanto sin anestesia), son las pruebas que se realizan habitualmente para detectar a las personas con riesgo de glaucoma agudo por cierre angular.
A los pacientes con ángulo iridocorneal estrecho se les podría hacer una IRIDOTOMÍA con LÁSER y no tendrían que preocuparse más por los riesgos de tomar ciertos medicamentos, y desaparecería casi totalmente la posibilidad de un glaucoma agudo con todo lo que implica (posibilidad de ceguera si no se trata adecuadamente en pocas horas).
Curiosamente, las advertencias que aparecen en los prospectos de los medicamentos acerca del riesgo de glaucoma deberían ir dirigidas a las personas con el ángulo irido-corneal estrecho y propenso a ocluirse, o sea con riesgo de glaucoma por cierre angular (que lamentablemente en la gran mayoría de los casos desconocen su riesgo), y no a los pacientes con glaucoma crónico de ángulo abierto (el más frecuente).
En general, las advertencias son inútiles y sólo sirven para asustar a las personas con glaucoma crónico de ángulo abierto, que no necesitan preocuparse. La excepción a todo ésto son los medicamentos denominados CORTICOIDES (derivados de la cortisona), ya que se sabe que pueden subir la presión intraocular a ciertas personas (“respondedores a los corticoides”), tanto si padecen glaucoma previamente como si no.
Para finalizar, lo más importante que hay que tener en cuenta referente a esta enfermedad es que el diagnóstico precoz y el tratamiento inmediato con el seguimiento adecuado son fundamentales para poder evitar el grave deterioro visual irreversible que puede producir.
Artículo original del Dr. Miguel March Balle, Director médico y oftalmólogo en Excimer Làser.
La lectura de este contenido no sustituye la visita al oftalmólogo, por favor acuda a un especialista médico para poder obtener un diagnóstico adecuado.